Krampfadern sind pathologische und irreversible Veränderungen in den Wänden peripherer Venen mit Herzklappeninsuffizienz und gestörter Durchblutung. Venen an verschiedenen Stellen unterliegen einer Krampfaustransformation, aber meistens sind die Gefäße des oberflächlichen Venennetzwerks der Beine betroffen. Krampfadern bedeuten daher normalerweise eine Erkrankung der Venen der unteren Extremitäten.
Wie erscheinen Krampfadern?
Bei Krampfadern erfahren nur die peripheren oberflächlichen Venengefäße eine pathologische Transformation. Dies ist auf die strukturellen Eigenschaften der Wände und die Physiologie des Blutabflusses aus den Extremitäten zurückzuführen. Entscheidend sind diese pathogenen Momente. Alle anderen prädisponierenden Faktoren wirken auf das gesamte Gefäßsystem, führen jedoch nicht zu einer charakteristischen Veränderung der Zentralvenen und Arterien jeglicher Größe.
Betrachten Sie die Pathogenese von Krampfadern:
- Aseptische Entzündung.Es beginnt am Endothel der Venen und erstreckt sich dann über die gesamte Dicke des Gefäßes. In den meisten Fällen ist der Auslösemechanismus eine Verlangsamung des Blutflusses, es gibt eine parietale Gruppierung von zellulären Blutelementen mit rollenden Leukozyten - eine Anhäufung und "Rollung" von Leukozyten auf der Oberfläche des Endothels. Im Laufe der Zeit besteht die Tendenz, dass sie anhaften, was zur Freisetzung von Entzündungsmediatoren führt. Zu diesem Zeitpunkt gibt es noch keine externen Änderungen.
- Umbau der Wände der oberflächlichen Venen und der Klappen.Dies führt zu einer Änderung der Dichte und Elastizität. Dies wird durch aseptische Entzündungen, genetisch bedingte Defekte in Bindegewebsproteinen, mechanische Mikroschäden am Endothel und einige andere Faktoren erleichtert. In betroffenen Gefäßen ist die Wahrscheinlichkeit einer reversiblen Kompensation von Schwankungen des Venendrucks erheblich verringert, sie werden starr.
- Anhaltend und anfällig für eine fortschreitende Vergrößerung der betroffenen Venen.Diese Veränderungen sind zunächst recht lokal, im nachfolgenden pathologischen Prozess breitet sie sich nicht nur entlang eines Gefäßes aus, sondern erfasst auch andere Komponenten des peripheren Venennetzwerks.
- Kompensatorische Dehnung der betroffenen Vene mit Bildung ausgeprägter pathologischer Kurven.Es werden charakteristische hervorstehende Knoten gebildet, die der Krankheit ihren Namen gaben: "varix" bedeutet aus dem Lateinischen "Schwellung".
- Die Entwicklung der Klappeninsuffizienz.Funktionelles Klappenversagen im Lumen der oberflächlichen Venen, die vom umgekehrten Blutfluss betroffen sind (vertikaler Reflux). Anfangs hat es einen relativen Charakter und manifestiert sich nur in einem spürbaren Anstieg des peripheren Venendrucks. Anschließend wird der Fehler absolut: Die Ventilwände schließen unter keinen Umständen vollständig. Eine venöse Stase (Blutstase) tritt mit der Bildung einer venösen Insuffizienz auf.
- Beteiligung von Perforationsvenen am Prozess.Sie werden auch als kommunikativ oder kommissural bezeichnet. Seine pathologische Ausdehnung geht auch mit einer Klappeninsuffizienz einher, die zum pathologischen Blutfluss vom tiefen zum oberflächlichen Venennetzwerk (horizontaler Rückfluss) beiträgt. Erhöhte venöse Insuffizienz.
Alle diese Veränderungen sind irreversibel und bleiben auch bei vollständiger Beseitigung provozierender und prädisponierender Faktoren bestehen. Daher ist es unmöglich, bereits entwickelte Krampfadern mit konservativen Methoden zu heilen. Es ist möglich, Verstöße nur für eine Weile teilweise zu kompensieren.
Ursachen von Krampfadern
Krampfadern sind eine polyetiologische Erkrankung, deren Entwicklung durch äußere und innere (endogene) Faktoren erleichtert wird. Die Hauptgründe für die Entwicklung von Krampfadern:
- Erbfaktor.
- Geringe Mobilität, längere Sitzposition.
- Bei Frauen: Veränderungen des Hormonstatus während der Schwangerschaft, Einnahme oraler Kontrazeptiva, Hormonersatztherapie.
- Zustände, die von einer teilweisen Kompression der Venen des kleinen Beckens begleitet sind: Schwangerschaft (insbesondere multiple oder bei Polyhydramnion auftretende), volumetrische Formationen der Bauchhöhle, einige Darmerkrankungen. Verstopfung und chronische Lungenerkrankungen mit Husten, die zu einem erhöhten intraabdominalen Druck führen, führen zu einer Verletzung des venösen Flusses auf der Ebene des kleinen Beckens.
- Zunahme des Körpergewichts.
Alle Menschen sind für die Entwicklung von Krampfadern prädisponiert. Dies ist auf die vertikale Position des Körpers zurückzuführen, so dass das Blut unter dem Einfluss der Schwerkraft zu den distalen Teilen der unteren Extremitäten tendiert und die Venen einer größeren Belastung ausgesetzt sind und leichter deformiert werden.
Symptome und Manifestationen von Krampfadern.
Zu den Symptomen von Krampfadern an der Oberfläche des Oberschenkels und des Unterschenkels gehören:
- Sichtbare Veränderungen in den betroffenen Venen. Krampfadern sind krumm, übermäßig konturiert, dunkel, durchscheinend durch die Haut und prall. Welligkeit ist ihnen nicht eigen. Mit fortschreitender Krankheit treten an den Beinen lokale knorrige hervorstehende Formationen auf, die häufig vollständige Konglomerate bilden und in Rückenlage nicht vollständig verschwinden. Bei Patienten mit erhöhtem Körpergewicht bleiben Veränderungen der Venen oft lange Zeit praktisch unsichtbar, maskiert durch überschüssiges subkutanes Fett.
- Schwellung der Füße und Beine nach langem Stehen und Sitzen in der Nacht bei erhöhter Raumtemperatur. Ein solches venöses Ödem ist nicht mit einer Zyanose der distalen Extremitäten verbunden, die bei Herzinsuffizienz beobachtet werden kann. Sie nehmen ab und verschwinden sogar nach einer Pause (einschließlich einer Nachtruhe), wobei die Beine nach speziellen Übungen in einer erhöhten Position gehalten werden, um die "Muskelpumpe" des Unterschenkels zu aktivieren. Schwellung ist eines der ersten Anzeichen einer chronischen Veneninsuffizienz mit Krampfadern.
- Gefühl von Schwere und Fülle in den Beinen, auch wenn kein offensichtliches Ödem vorliegt. Solche Beschwerden treten unter Bedingungen auf, die zu einer pathologischen Blutablagerung in den distalen Teilen der unteren Extremitäten führen. Beschwerden werden am häufigsten nachts und nach längerem Aufenthalt in aufrechter Position mit wenig körperlicher Aktivität bemerkt.
- Anzeichen einer Muskelischämie in der Extremität, die von Krampfadern betroffen ist: erhöhte Muskelermüdung, manchmal Krämpfe.
- Unangenehme Empfindungen in den Beinen, die normalerweise durch eine erhöhte Schwellung vor dem Hintergrund der Reaktion der Weichteile und Äste der peripheren Nerven des Unterschenkels auf die Kompression durch eine übermäßige Menge interzellulärer Flüssigkeit verstärkt werden. Eine weitere mögliche Ursache für solche Parästhesien sind dysmetabolische trophische Störungen.
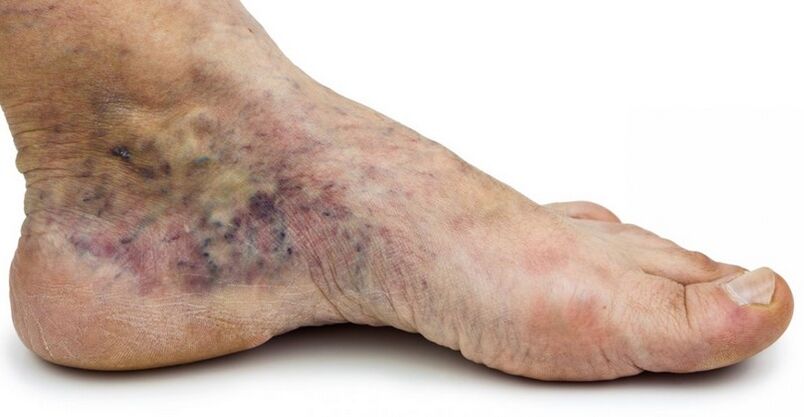
- Sichtbare trophische Störungen der Haut und der darunter liegenden Weichteile. Dies können trockene oder ekzematöse Dermatitis, Hyperpigmentierung, Lipodermatosklerose (Verdichtung, Verhärtung der Dermis und des Gewebes), Geschwüre sein.
Die Symptome von Krampfadern der unteren Extremitäten treten früh genug auf, obwohl nicht alle Patienten rechtzeitig darauf achten. Die Reihenfolge des Hinzufügens neuer Funktionen kann unterschiedlich sein. Bei einigen Patienten wird zunächst ein kosmetischer Defekt in Form deutlich veränderter Venen beobachtet, bei anderen beginnt die Erkrankung mit den Symptomen einer venösen Insuffizienz.
Stufen
Die Stadien der Krampfadern werden gemäß der CEAP-Klassifikation bestimmt:
- C0: keine Anzeichen von Pathologie;
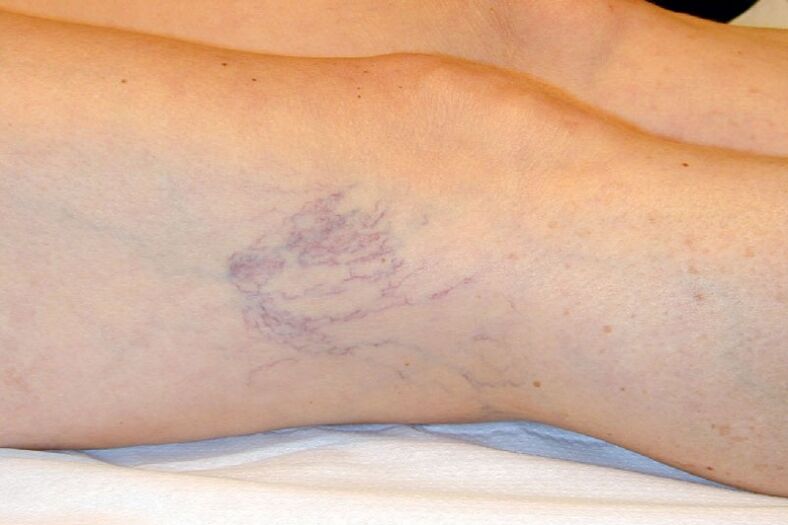
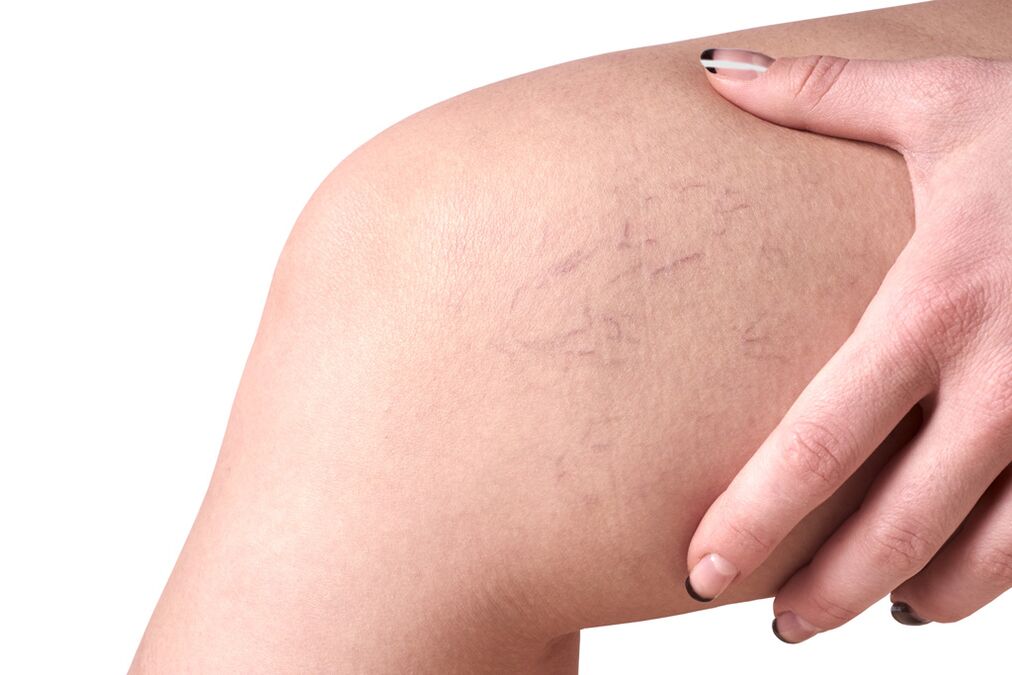
- C1 - das Vorhandensein von retikulären Krampfadern oder Teleangiektasien;
- C2 - Krampfadern;
- C2r - wiederkehrende Krampfadern;
- C3 - Ödeme der Extremitäten;
- C4a - trophische Veränderungen: Hyperpigmentierung oder venöses Ekzem;
- C4b: trophische Veränderungen in Form von Lipodermatosklerose oder Atrophie der weißen Haut;
- С4c - venöse Fußkrone;
- C5 - verlängertes trophisches Ulkus;
- C6 - offenes trophisches Geschwür.
- C6r - wiederkehrendes offenes trophisches Ulkus.
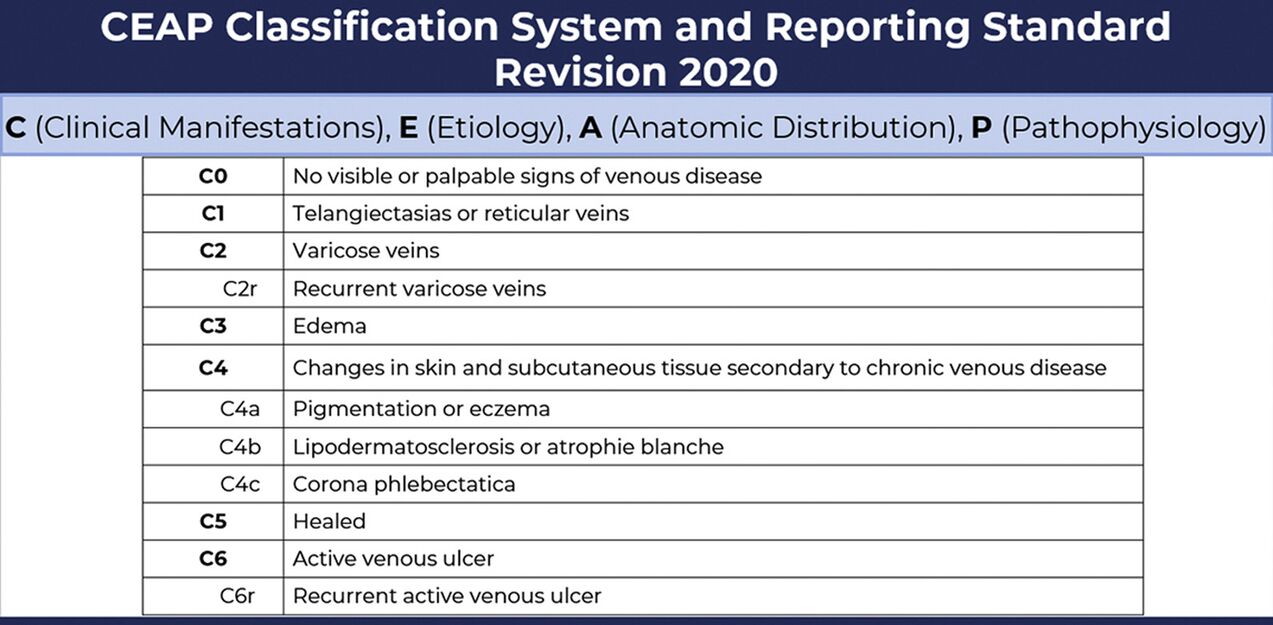
Die CEAP-Klassifikation wurde 1994 erstellt und ist heute international anerkannt. Wird von Phlebologen bei der Diagnose verwendet.
Beispielsweise wird in Klasse C1 nur ein kosmetischer Defekt beobachtet: erweiterte retikuläre Venen von ungefähr 1 mm. im Durchmesser und in C4c ist es unmöglich, ernsthafte trophische Störungen nicht zu bemerken.
%20und%20retikuläre%20Venen.jpg)
Diagnose
Eine grundlegende Untersuchung zur Bestätigung der Diagnose von Krampfadern der unteren Extremitäten zur Klärung des Ausmaßes und der Art der Störungen umfasst:
- Klinische Untersuchung. Der Phlebologe bestimmt den Verlauf und den Zustand der sichtbaren oberflächlichen Venen, Veränderungen der Haut und der Weichteile sowie das Vorhandensein von Ödemen. Bump-Tests werden durchgeführt, um den vertikalen Rückfluss zu bewerten und das ungefähre Niveau des horizontalen Rückflusses zu ermitteln. Die Befragung eines Patienten zielt darauf ab, die prädisponierenden und provozierenden Faktoren, die Dauer und die Merkmale der Krankheitsentwicklung zu klären.
- Ultraschallverfahren. Bei Krampfadern ist am aussagekräftigsten kein herkömmlicher Ultraschall, sondern eine Beurteilung des Blutflusses mittels Ultraschall (Sonographie). Die Studie zeigt die Geschwindigkeit des Blutflusses, das Vorhandensein eines pathologischen veno-venösen Reflux und eine Veränderung der Gefäßpermeabilität. Diese Informationen sind erforderlich, damit der Arzt das erforderliche Behandlungsschema auswählen kann.
- Hämostasiogramm (Blutuntersuchung zur umfassenden Beurteilung des Gerinnungssystems).
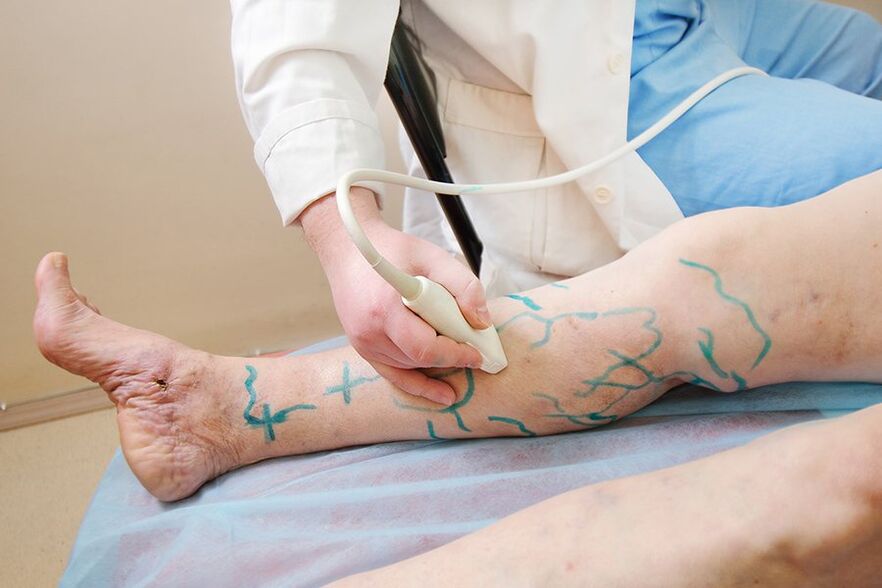
Entsprechend den Indikationen wird eine multispirale Computertomographie (MS CT) durchgeführt; In einigen Fällen wird eine High-Tech-Studie zur Hauptmethode zur Bestimmung des Bildes der Läsion des Venensystems.
In der modernen Medizin werden auch andere diagnostische Techniken verwendet: Plethysmographie, Laser-Doppler-Durchflussmessung. Sie sind für eine Vielzahl von Patienten nicht verfügbar. Die erzielten Ergebnisse sind im Allgemeinen für die Bestimmung der Behandlungstaktik nicht kritisch. In der Regel ist eine Grunduntersuchung ausreichend, die bei Bedarf durch Konsultationen von Fachärzten (Endokrinologe, Hämatologe, Kardiologe usw. ) ergänzt wird. Zuvor wurden mehrere Stadien von Krampfadern der Beine unterschieden. Derzeit verwenden Phlebologen bei der Diagnose die CEAP-Klassifikation chronischer Venenerkrankungen, die die Merkmale des Falls nach klinischen, ätiologischen, anatomischen und pathophysiologischen Merkmalen umfasst.
Gefahr von Krampfadern
Viele Menschen denken, dass Krampfadern der unteren Extremitäten in erster Linie ein kosmetisches Problem sind. Tatsächlich ist es häufig der Mangel an äußerer Attraktivität der Beine mit prall gefüllten, knotigen blau-violetten Gefäßen oder einem Gefäßnetzwerk, der den Hauptgrund für einen Arztbesuch darstellt.
Ungewöhnlich erweiterte periphere Venen sind ein Zustand, der nicht unterschätzt werden sollte. Es kann das Wohlbefinden des Patienten erheblich verschlechtern und sogar zu lebensbedrohlichen Komplikationen führen. Dies ist hauptsächlich auf die Entwicklung einer chronischen Veneninsuffizienz aufgrund anhaltender und progressionsanfälliger hämodynamischer Störungen zurückzuführen. Andere unangenehme Folgen sind ebenfalls möglich.
Die Folgen von Krampfadern:
- Signifikante Verschlechterung der Lebensqualität des Patienten. Schweres Bein-Syndrom, Ödeme, Nachtkrämpfe, schlechte Heilung und wiederkehrende Geschwüre verursachen erhebliche Beschwerden und sogar eine verminderte Leistung bei Krampfadern.
- Weichteilveränderungen mit verminderter äußerer Attraktivität der Beine, was besonders für Frauen wichtig ist. Darüber hinaus bleiben Hyperpigmentierung, Lipodermatosklerose und Spuren geheilter Geschwüre in der Regel auch nach Entfernung der betroffenen Venen bestehen, insbesondere wenn die chirurgische Behandlung vor dem Hintergrund bereits entwickelter ausgeprägter trophischer Erkrankungen durchgeführt wurde.
- Blutungen aus gebrochenen Krampfadern oder Venen am Boden von trophischen Geschwüren.
- Entwicklung von Thrombosen und Thrombophlebitis oberflächlicher Venen. Es ist nicht nur mit lokalen hämodynamischen Störungen und Entzündungen behaftet, sondern auch mit entfernten Thromboembolien mit Herzinfarkten mit mehreren Organen und akuten lebensbedrohlichen Zuständen.
- Eine tiefe Venenthrombose ist eine noch gefährlichere Erkrankung in Bezug auf Thromboembolien.
Bereits entwickelte Komplikationen der Krampfadern des Oberschenkels und des Unterschenkels wirken sich nicht nur negativ auf den Zustand des Patienten und die Prognose der Krankheit aus. Sie verringern die Wahrscheinlichkeit, schnell und ausreichend Ergebnisse zu erzielen, auch bei Verwendung radikaler Behandlungsmethoden erheblich.
Ist die Krankheit immer gefährlich?
Krampfadern der unteren Extremitäten mit Klappeninsuffizienz der Vena saphena sind nicht die einzig mögliche Variante dieser Pathologie. Es gibt auch die sogenannte "kosmetische" Variante der Krampfadern. Gemäß der Klassifikation chronischer Venenerkrankungen ist CEAP C1, Merkmale der Form:
- Läsion kleiner intradermaler Gefäße bis 3 mm Durchmesser. Sie können subepidermal oder retikulär sein.
- Das Auftreten von Besenreisern, retikulären Krampfadern in Form eines kleinen oberflächlich angeordneten Netzes.
- Fehlen eines vertikalen oder horizontalen pathologischen veno-venösen Reflux. Die betroffenen kleinen Gefäße sind ventillos und kommunizieren nur mit kleinen Nebenflüssen der Vena saphena über das Fütterungsbein. Sie ermöglichen die Blutentnahme aus einzelnen Sektoren der Dermis und deren Ableitung in größere tiefe Gefäße. Eine Verletzung des Blutflusses auf diesem Niveau trägt nicht zur Entwicklung einer chronischen Veneninsuffizienz bei.
Dieser Krankheitsverlauf führt nicht zur Entwicklung klinisch signifikanter Komplikationen. Tatsächlich ist das Unbehagen des Patienten auf einen kosmetischen Defekt zurückzuführen. Dies bedeutet jedoch nicht, dass eine Person mit Besenreisern von der Niederlage von Venen größeren Kalibers ausgeschlossen ist. In einer solchen Situation wird C1 nicht diagnostiziert, sondern C2 und spätere Klassen gemäß der CEAP-Klassifikation.
Behandlung von Krampfadern
Die Behandlung von Krampfadern sollte nicht mit der Entwicklung von Komplikationen beginnen, sondern auch im Stadium primärer Veränderungen und minimal ausgeprägter Anzeichen einer venösen Insuffizienz. Ein schnelles Einsetzen des erwarteten Effekts, eine vollständige Rückbildung der Symptome und eine geringe Wahrscheinlichkeit eines Rückfalls sind zu erwarten. Die Behandlung fortgeschrittener Krampfadern wird nicht so effektiv sein. Manchmal besteht ihre Aufgabe nur darin, das Fortschreiten der Krankheit zu verringern, die Bedingungen für die Heilung von trophischen Geschwüren zu schaffen und die Schwere der chronischen Veneninsuffizienz zu verringern.
Im Allgemeinen können alle Methoden zur Behandlung von Krampfadern der unteren Extremitäten in nicht-chirurgische (konservative) und chirurgische (radikale) unterteilt werden. Traditionell bevorzugen die meisten Patienten konservative Methoden, die die Entscheidung über eine Operation verschieben, bis Komplikationen auftreten, die nicht korrigiert werden können. Und viele von ihnen gehen nicht einmal zum Arzt und greifen auf Selbstmedikation zurück. Selbstmedikation führt häufig zu einer Komplikation der Pathologie.
Konservative Behandlung
Die konservative Behandlung von Krampfadern umfasst:
- Systemische medikamentöse Behandlung. Ziel ist es, die rheologischen Eigenschaften des Blutes zur Vorbeugung von Thrombosen zu verbessern, eine entzündungshemmende Wirkung zu erzielen, die Elastizität der Gefäßwand zu erhöhen und die Geweberegeneration zu stimulieren.
- Lokale medikamentöse Therapie (Salben, Cremes, Gele). Externe Wirkstoffe sollen die Mikrozirkulation verbessern, Schwellungen reduzieren, den Venentonus erhöhen und trophische Geschwüre heilen.
- Physiotherapieübungen steigern die Effizienz der Unterschenkelmuskelpumpe und verbessern so die Durchblutung der Beine.
- Verwendung von Kompressionsstrümpfen. Kompressionsstrümpfe, Strumpfhosen, üben eine dosierte Kompression der oberflächlich gelegenen Venen aus, was die Tendenz zur Ablagerung von Blut und Ödemen verringert, das Wohlbefinden verbessert und die Wahrscheinlichkeit einer Thrombose verringert.
- Physiotherapie. Sie werden hauptsächlich in Abwesenheit offener trophischer Geschwüre und außerhalb des akuten Stadiums der Thrombophlebitis angewendet. Angewandte Hardware-Pneumokompression, Darsonvalisierung, Galvanisierung, UHF-Therapie, UV-Therapie, Hydrotherapie, Ozontherapie. Zu den physiotherapeutischen Aufgaben gehören die Verbesserung des venösen und lymphatischen Abflusses, die Verbesserung der Mikrozirkulation, die Stimulierung der Regeneration und die Verringerung der Schwere von Beschwerden.

Die Medikamente führen nicht zu einer gesunden Durchblutung der bereits veränderten Venen, sondern bleiben verschlungen und erweitert. Und selbst eine leichte Erhöhung des Tons der Gefäßwand unter Einwirkung von Phlebotonika kann die Klappeninsuffizienz nicht vollständig korrigieren.
Bei konservativer Behandlung sollten Sie keine hohen Ergebnisse erwarten. Es reduziert die Schmerzen und die Schwere von Ödemen, verringert das Thromboserisiko und verbessert die Heilung von trophischen Störungen. Es ist jedoch unmöglich, den Patienten vor Krampfadern zu retten und ein weiteres Fortschreiten der Krankheit mit einem konservativen Ansatz zu verhindern.
Operation
Eine invasive (chirurgische) Methode zur Behandlung von Krampfadern zielt darauf ab, das betroffene Gefäß und seine Hauptzuflüsse zum allgemeinen Blutkreislauf zu schließen (durch Entfernen oder Eliminieren) und den horizontalen venösen Reflux zu eliminieren. Es verschlimmert die Gewebeischämie nicht, es verbessert den Trophismus, indem es die venöse Stase signifikant verringert (oder sogar beseitigt). Eine solche Behandlung beseitigt nicht nur den kosmetischen Defekt, sondern hilft auch bei der Bewältigung einer chronischen Veneninsuffizienz.
Klassische chirurgische Methoden zur Behandlung von Krampfadern der unteren Extremitäten:
- Die Kreuzektomie ist ein vollständiger Abschnitt einer großen oberflächlichen Vene, die an der Stelle ihres Zusammenflusses mit dem tiefen Venennetzwerk gebunden ist.
- Phlebektomie: Entfernung der von Krampfadern betroffenen oberflächlichen Vene (große oder kleine Vena saphena). Es wird durch Schälen (Ziehen, Entfernen) des Gefäßes mit Instrumenten durch kleine Einschnitte hergestellt. Derzeit wird es mit Kreuzektomie und Nebenflussentfernung kombiniert.
- Miniphlebektomie: Entfernung großer Perforatoren und Nebenflüsse durch kleine Einschnitte oder Perforationen.
Die Hauptmethode der chirurgischen Behandlung war lange Zeit die offene Chirurgie, deren Nachteile:
- Auffälliger Blutverlust;
- Blutungen im Operationsbereich, die manchmal eine erneute Operation erfordern, um Blut zu evakuieren.
- Lymphostase durch Schnittpunkt von Lymphgefäßen.
- Schweres Schmerzsyndrom.
- Langzeitbehinderung.
Moderne Alternative zur Chirurgie
Endovaskuläre Techniken werden als minimalinvasive Interventionen bezeichnet. Sie erfordern keine Einschnitte. Sie sind nicht so traumatisch, in Bezug auf die Wirksamkeit sind sie klassischen Operationen nicht unterlegen. Komplikationen und Rückfälle nach ihnen sind seltener als nach Operationen.
Minimalinvasive Methoden:
- Laser-Obliteration
- Sklerotherapie / Kryosklerotherapie
- Auslöschung durch Radiofrequenz.
Bei minimalinvasiven Methoden wird die Krampfader nicht wie bei klassischen Operationen entfernt. Seine Wand ist Laser- oder Hochfrequenzenergie von innen und während der Sklerotherapie, einem sklerosierenden Medikament, ausgesetzt. Dies führt zu einem "Anhaften" des Gefäßes und seiner anschließenden Fibrose, die durch Bindegewebe ersetzt wird. Dieser Verschluss des Gefäßlumens wird als Auslöschung bezeichnet. Und mit dem RFO der Sterne verdampfen sie tatsächlich durch die Einwirkung von Hochfrequenzwellen.






























